Профилактика, диагностика и лечение новой коронавирусной инфекции COVID-19
Официальный источник:
Министерство здравоохранения РФ
Коронавирусы (Coronaviridae) — это большое семейство
1. Возникновение и распространение новой коронавирусной инфекции
2002
До 2002 года коронавирусы рассматривались в качестве агентов, вызывающих нетяжелые заболевания верхних дыхательных путей с крайне редкими летальными исходами.
Эпидемия атипичной пневмонии, вызванная коронавирусом
2012
Появился коронавирус
2019
Появился коронавирус
Пути передачи
воздушно-капельный (при кашле, чихании, разговоре)воздушно-пылевой - контактный
Факторы передачи
- воздух, пищевые продукты и предметы обихода, контаминированные вирусом
Коронавирус SARS-CoV-2
Представляет собой одноцепочечный
- Патогенез новой коронавирусной инфекции изучен недостаточно
- Данные о длительности и напряженности иммунитета в отношении
SARS-CoV-2 в настоящее время отсутствуют - Иммунитет при инфекциях, вызванных другими представителями семейства коронавирусов, не стойкий и возможно повторное заражение
2. Определение случая заболевания COVID-19
Подозрительный
наличие клинических проявлений ОРВИ, бронхита, пневмонии в сочетании с эпид.анамнезом
Вероятный
наличие клинических проявлений ОРДС, тяжелой пневмонии, в сочетании с эпид.анамнезом
Эпидемиологический анамнез
- посещение за 14 дней до появления симптомов эпидемиологически неблагополучных по
COVID-19 стран и регионов, главным образом, КНР, Италия, Южная Корея, Иран; - тесные контакты за последние 14 дней с лицами, находящимися под наблюдением по инфекции, вызванной новым коронавирусом
SARS-CoV-2 , которые в последующем заболели; - тесные контакты за последние 14 дней с лицами, у которых лабораторно подтвержден диагноз
COVID-19 .
Подтвержденный
Положительный результат лабораторного исследования на наличие РНК вируса
COVID-19
(COronaVIrus Disease 2019)
потенциально тяжёлая острая респираторная инфекция, вызываемая вирусом
3.1. Диагностика COVID-19
Диагноз устанавливается на основании клинического обследования, данных эпидемиологического анамнеза и результатов лабораторных исследований.
Инструментальная диагностика
- КТ легких (при отсутствии возможности — обзорная рентгенография органов грудной клетки);
- ЭКГ.
1. Подробная оценка
жалоб, анамнеза заболевания, эпидемиологического анамнеза
2. Физикальное обследование:
- оценка слизистых оболочек верхних дыхательных путей;
- аускультация и перкуссия легких;
- пальпация лимфатических узлов;
- исследование органов брюшной полости с определением размеров печени и селезенки;
- термометрия.
3. Лабораторная диагностика
общая
- общий анализ крови;
- биохимический анализ крови;
- исследование уровня
С-реактивного белка; - пульсоксиметрия.
+ пациентам с ОДН:
- исследование газов артериальной крови;
- коагулограмма.
специфическая
- выявление РНК
SARS-CoV-2 методом ПЦР.
3.2. Клинические особенности COVID-19
Инкубационный период от 2 до 14 суток
Формы
Клинические симптомы
>90% повышение температуры тела
80% кашель (сухой или с небольшим количеством мокроты)
55% одышка*
44% миалгии и утомляемость
>20% ощущение заложенности в грудной клетке
* наиболее тяжелая одышка развивается к
Клинические проявления
- ОРВИ легкого течения
- Пневмония,
в т. ч. с ОДН - ОРДС
- Сепсис
- Септический шок
Выписка пациентов
с лабораторно подтвержденным диагнозом
4.1–4.3. Лечение COVID-19
Этиотропное
по клиническому опыту ведения пациентов с атипичной пневмонией, связанной с коронавирусами
- лопинавир+ритонавир;
- рибавирин;
- препараты интерферонов
Опубликованные на сегодня сведения о результатах лечения с применением данных препаратов не позволяют сделать однозначный вывод об их эффективности/неэффективности, в связи с чем их применение допустимо по решению врачебной комиссии, если возможная польза для пациента превысит риск.
Патогенетическое
- достаточное количество жидкости; при выраженной интоксикации показаны энтеросорбенты
- инфузионная терапия под контролем состояния у пациентов в тяжелом состоянии (с осторожностью)
- для профилактики отека мозга, легких целесообразно проводить инфузионную терапию на фоне форсированного диуреза
- мукоактивные препараты с целью улучшения отхождения мокроты
- бронхолитическая ингаляционная терапия бронхообструктивного синдрома
Симптоматическое
- купирование лихорадки
- комплексная терапия ринита / ринофарингита
- комплексная терапия бронхита
Жаропонижающие назначают при температуре выше 38,0С. При плохой переносимости лихорадочного синдрома, головных болях, повышении артериального давления и выраженной тахикардии (особенно при наличии ишемических изменений или нарушениях ритма) жаропонижающие используют и при более низких цифрах. Наиболее безопасными препаратами являются ибупрофен и парацетамол.
4.4. Антибактериальная терапия COVID-19
В связи с высоким риском суперинфекции пациентам с клиническими формами коронавирусной инфекции, протекающими с пневмонией, может быть показано назначение антимикробных препаратов
Выбор антибиотиков и способ их введения осуществляется на основании:
- тяжести состояния пациента,
- анализе факторов риска встречи с резистентными микроорганизмами (предшествующий прием антибиотиков, сопутствующие заболевания, и др.);
- результатов микробиологической диагностики
У пациентов в критическом состоянии целесообразно стартовое назначение одного из антибиотиков:
- защищенных аминопенициллинов;
- цефтаролина фосамила;
- «респираторных» фторхинолонов;
При отсутствии положительной динамики в течение заболевания, при доказанной стафилококковой инфекции
(при выявлении стафилококков, устойчивых к метицилину) целесообразно применение препаратов, обладающих высокой антистафилококковой и антипневмококковой активностью:
- линезолид;
- ванкомицин
4.7. Принципы терапии неотложных состояний COVID-19
Инфузионная терапия
Гипотонические кристаллоидные растворы, растворы на основе крахмала не рекомендуются к применению. Необходимо вести пациентов в нулевом или небольшом отрицательном балансе
НИВЛ (неинвазивная искусственная вентиляция легких (ИВЛ))
При отсутствии эффекта от первичной респираторной терапии — оксигенотерапии, начальной тактикой допускается НИВЛ; альтернативной НИВЛ также может служить высокоскоростной назальный поток
ИВЛ
Проводится при неэффективности
ЭКМО (экстракорпоральная мембранная оксигенация)
Основным показанием является ОРДС (острый респираторный
Септический шок
Незамедлительная внутривенная инфузионная терапия кристаллоидными растворами (30 мл/кг, инфузия 1 литра раствора в течение 30 мин. или ранее)
Показания для перевода в ОРИТ (достаточно одного из критериев)
- Нарастающая и выраженная одышка;
- Цианоз;
- Частота дыхания более 30 в минуту;
- Сатурация SpO2 менее 90%
- Артериальное давление АДсист менее 90 мм рт.ст.;
- Шок (мраморность конечностей, акроцианоз, холодные конечности, симптом замедленного сосудистого пятна (>3 сек), лактат более 3 ммоль/л);
- Дисфункция центральной нервной системы (оценка по шкале комы Глазго менее 15 баллов);
- Острая почечная недостаточность (мочеотделение менее 0,5 мл/кг/ч в течение 1 часа или повышение уровня креатинина в два раза от нормального значения);
- Печеночная дисфункция (увеличение содержания билирубина выше 20 мкмоль/л в течение
2-х дней или повышение уровня трансаминаз в два раза и более от нормы); - Коагулопатия (число тромбоцитов менее 100 тыс./мкл или их снижение на 50% от наивысшего значения в течение
3-х дней)
4.6. Специфика лечения COVID-19 у беременных, рожениц и родильниц
Этиотропное
В настоящее время не разработано.
В качестве этиотропной терапии возможно назначение противовирусных препаратов с учетом их эффективности против нового коронавируса по жизненным показаниям.
Назначение препаратов лопинавир+ритонавир возможно в случае, когда предполагаемая польза для матери превосходит потенциальный риск для плода
Рибавирин и рекомбинантный интерферон
Патогенетическое
- Жаропонижающим препаратом первого выбора является парацетамол;
- В I и II триместрах может быть назначен ибупрофен и или целекоксиб (но в III триместре они противопоказаны).
Симптоматическое
- Возможно применение муколитических средств и бронходилататоров
- Необходима адекватная респираторная поддержка
Акушерская тактика
При тяжелом и среднетяжелом течении заболевания до 12 нед. гестации в связи с высоким риском перинатальных осложнений рекомендуется прерывание беременности после излечения инфекционного процесса.
При невозможности устранения гипоксии на фоне ИВЛ или при прогрессировании дыхательной недостаточности, развитии альвеолярного отека легких, а также при рефрактерном септическом шоке по жизненным показаниям в интересах матери показано досрочное родоразрешение путем операции кесарева сечения.
Специфика лечения COVID-19 у детей
Этиотропное
В настоящее время не разработано.
Назначение противовирусных препаратов может основываться на данных об их эффективности при лечении ОРВИ, вызванных коронавирусами.
Назначение других противовирусных средств в каждом случае должно быть обоснованно коллегиально
Известные случаи коронавирусной инфекции у детей, обусловленные
Патогенетическое
- В начальном (лихорадочном) периоде болезни проведение дезинтоксикационной, антиоксидантной терапии;
- Введение излишней жидкости парентерально, особенно изотонического раствора хлорида натрия, чревато опасностью развития отека легких и мозга, ОРДС;
- Общее количество жидкости, вводимой парентерально, должно применяться из расчета по физиологической потребности;
- Коррекция электролитных нарушений препаратами калия, глюконат кальция 10%.
Симптоматическое
- Противокашлевые, муколитические и отхаркивающие препараты при развитии трахеита, бронхита, пневмонии;
- Антиконгестанты при развитии ринита;
- Жаропонижающие препаратов,
в т. ч. НПВС (парацетамол, ибупрофен, метамизол натрия), спазмолитики при фебрильном повышении температуры.
5.1.-5.3. Профилактика коронавирусной инфекции
Меры неспецифической профилактики, направленные на:
Источник инфекции
- Изоляция больных в боксированные помещения/палаты инфекционного стационара;
- Назначение этиотропной терапии
Mеханизм передачи
- Соблюдение правил личной гигиены
- Использование одноразовых медицинских масок, — использование СИЗ для медработников;
- Проведение дезинфекционных мероприятий;
- Утилизация мед. отходов класса В;
- Транспортировка больных специальным транспортом
Контингент
- Элиминационная терапия («промывка» носа
р-ром NaCl) - Местное использование лекарств, обладающих барьерными функциями;
- Своевременное обращение в медицинские организации при появлении симптомов
Специфическая профилактика
В настоящее время средства специфической профилактики
Медикаментозная профилактика
- для взрослых интраназальное введение рекомбинантного интерферона альфа
- для беременных только интраназальное введение рекомбинантного интерферона альфа 2b
Профилактика распространения COVID-19 в медицинских организациях
Транспортировка пациента
- Пациентов с подозрением или подтверждённым
COVID-19 необходимо госпитализировать в инфекционный стационар, доставка осуществляется специализированным транспортом - Персонал и водитель, контактирующие с больными
COVID-19 (при подозрении на инфекцию) должны быть обеспечены средствами индивидуальной защиты: - шапочки,
- противочумные (хирургические) халаты,
- респираторы (класса FFP2 и выше),
- защитные очки или экраны
- Транспорт и предметы, использованные при транспортировании, обеззараживаются на территории мед. организации на специально оборудованной площадке со стоком и ямой
Дезинфицирование
- Профилактическая дезинфекция начинается немедленно при возникновении угрозы заболевания и прекращаются через 5 дней после ликвидации угрозы заноса возбудителя, включает в себя:
- меры гигиены,
- частое мытье рук с мылом или протирку их кожными антисептиками,
- регулярное проветривание помещений,
- проведение влажной уборки.
- В кладовой одежда больного хранится в индивидуальных мешках, сложенных в баки или полиэтиленовые мешки
- Медицинские отходы,
в т. ч. биологические выделения пациентов, утилизируются в соответствии с санитарноэпидемиологическими требованиями, применяемыми к отходам класса В
Профилактика COVID-19 у медицинских работников
- Следует проводить ежедневные осмотры медицинских работников с проведением термометрии 2 раза в день на протяжении всего периода ухода за пациентами с
COVID-19 и в течение 14 дней после последнего контакта с больным - Медицинский персонал, контактирующий с пациентами с
COVID-19 и при подозрении на данное заболевание, должен быть обеспечен средствами индивидуальной защиты - шапочки,
- противочумные (хирургические) халаты,
- респираторы (класса FFP2 и выше),
- защитные очки или экраны
- Для медицинских работников, занятых в сборе и удалении медицинских отходов класса В, необходима защита органов дыхания с помощью респиратора
- Не прикасаться к глазам, носу, рту, руками, в том числе в перчатках
- При попадании биологического материала, содержащего возбудитель
SARS-CoV-19 на слизистые оболочки или кожные покровы: - руки обрабатывают спиртсодержащим кожным антисептиком или спиртом, если лицо не было защищено, то его протирают тампоном, смоченным 70%-м этиловым спиртом;
- слизистые оболочки рта и горла ополаскивают 70%-м этиловым спиртом, в глаза и нос закапывают 2%-й раствор борной кислоты.
- Гигиеническую обработку рук с использованием спиртосодержащих кожных антисептиков следует проводить после каждого контакта с кожными покровами больного (потенциального больного), его слизистыми оболочками, выделениями, повязками и предметами ухода, а также объектами, находящимися в непосредственной близости от больного
Профилактика. Проведение дезинфекции
Проводят текущую и заключительную дезинфекцию
Для проведения дезинфекции используют дезинфицирующие средства, разрешенные к применению в отношении вирусных инфекций (например, на основе хлорактивных и кислородактивных соединений)
- Дезинфекции подлежат:
- все поверхности в помещениях,
- предметы обстановки,
- дверные ручки,
- подоконники,
- спинки кровати,
- прикроватные тумбочки,
- посуда больного и посуда, в которой пища поступила в отделение, остатки пищи,
- игрушки,
- воздух,
- выделения больного,
- транспорт и другие объекты
Правила обработки
- Столовую посуду, белье больного и предметы ухода обрабатывают способом погружения в растворы дезинфицирующих средств.
- Постельные принадлежности после выписки, смерти или перемещения пациента сдаются в дезинфекционную камеру.
- Обработка воздуха:
- в присутствии людей с использованием оборудования на основе ультрафиолетового излучения, различных видов фильтров
- в отсутствии людей с использованием открытых ультрафиолетовых облучателей, аэрозолей, дезинфицирующих средств.
- При обработке поверхностей в помещениях применяют способ орошения.
5.4. Патологоанатомическое вскрытие
Все тела умерших от
Тело умершего пациента транспортируется из отделения, где произошла смерть, непосредственно в патологоанатомическое отделение данной медицинской организации
Патологоанатомическая картина при ТОРС, вызванного в том числе
- в ранней стадии преобладают признаки диффузного альвеолярного повреждения, острого бронхиолита, отёка и геморрагий интерстициальной ткани
- в поздней стадии развивается фиброзирующий альвеолит с организацией экссудата в просветах альвеол и бронхиол
Оснащение ПАО
- Методическая папка с оперативным планом противоэпидемических мероприятий в случае выявления больного
COVID-19 - Схема оповещения
- Памятка по технике вскрытия и забора материала для бактериологического исследования
- Функциональные обязанности на всех сотрудников отделения
- Защитная одежда (противочумный костюм II типа)
- Укладка для забора материала; стерильный секционный набор;
- Запас дезинфицирующих средств и емкости для их приготовления
Вскрытие производится в присутствии специалиста организации, уполномоченной осуществлять федеральный государственный
Доставка аутопсийного материала для лабораторного исследования в региональное представительство ФБУЗ «Центр гигиены и эпидемиологии» осуществляется в кратчайшие сроки
6. Маршрутизация пациентов с подозрением на COVID-19
Медицинская помощь пациентам с
Госпитализация пациента, подозрительного на заболевание, вызванное
В целях обеспечения готовности к проведению противоэпидемических мероприятий в случае завоза и распространения
- иметь оперативный план первичных противоэпидемических мероприятий при выявлении больного, подозрительного на данное заболевание,
- руководствоваться действующими нормативными, методическими документами, санитарным законодательством в установленном порядке, в том числе региональным Планом санитарнопротивоэпидемических мероприятий по предупреждению завоза и распространения новой коронавирусной инфекции, вызванной
SARS-CoV-2 , утвержденным уполномоченным органом исполнительной власти субъекта РФ
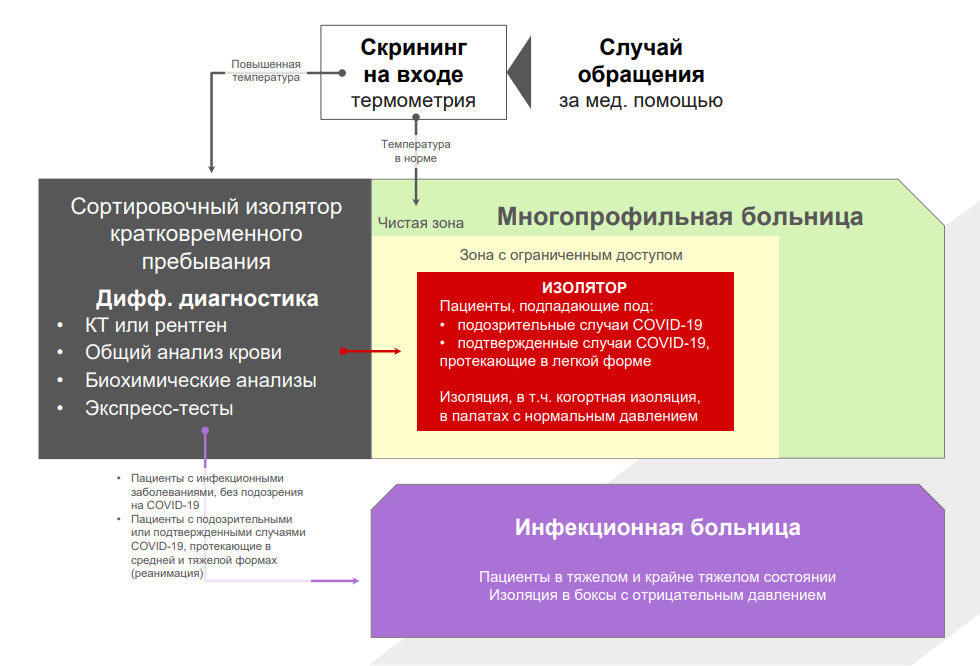
Пример организации сортировки пациентов в многопрофильной больнице
3.3. Специфическая лабораторная диагностика* нового коронавируса SARS-CoV-2
Приложение 1
- Для лабораторной диагностики применяется метод ПЦР
- Выявление РНК
SARS-CoV-2 методом ПЦР пациентам с подозрением на инфекцию, вызваннуюSARS-CoV-2 , а также контактным лицам проводится сразу после первичного осмотра - Основным видом биоматериала для лабораторного исследования является мазок из носоглотки и/или ротоглотки
- Все образцы, полученные для лабораторного исследования, следует считать потенциально инфекционными
- Сбор клинического материала и его упаковку осуществляет мед.работник, обученный правилам биологической безопасности при работе и сборе материала, подозрительного на зараженность микроорганизмами II группы патогенности
- Пробы от пациентов должны быть транспортированы с соблюдением требований санитарных правил**. Транспортировка возможна на льду.
- На сопровождающем формуляре необходимо указать наименование подозреваемой ОРИ, предварительно уведомив лабораторию о том, какой образец транспортируется
- Образцы биологических материалов в обязательном порядке направляют в
научно-исследовательскую организацию Роспотребнадзора или Центр гигиены и эпидемиологии в субъекте РФ с учетом удобства транспортной схемы - Информация о выявлении случая
COVID-19 или подозрении на данную инфекцию немедленно направляется в территориальный орган Роспотребнадзора и Министерство здравоохранения РФ. - Медицинские организации, выявившие случай заболевания (
в т. ч. подозрительный), вносят информацию о нем в информационную систему (https://ncov.ncmbr.ru)
Ссылка на скачивание Временных методических рекомендаций
Временные методические рекомендации «Профилактика, диагностика и лечение новой коронавирусной инфекции (
QR-КОД — ССЫЛКА:

Читайте также
-
Что надо знать о коронавирусе
Коронавирус – это возбудитель ОРВИ, при котором отмечается выраженная интоксикация организма и проблемы с дыхательной и пищеварительной системами. Министерство Здравоохранения Российской Федерации.
-
Подборка с ответами на самые актуальные вопросы о коронавирусе
Мы подготовили для вас подборку с ответами на самые актуальные вопросы о коронавирусе COVID-19.
 г.
Тверь, ул. Желябова, 75
г.
Тверь, ул. Желябова, 75